脳卒中
60代の女性から、「私の父親が脳溢血(のういっけつ)で亡くなったから、脳ドック受けてもいいですか?」という質問を受けました。脳神経外科あるあるの、外来での一コマです。
巷でよく言われる「脳溢血」は、実は医療用語ではありません。“血が溢れる”という表記から、脳出血との関連を想起させる言葉ですが、こうしたときに患者さんが言われているのは、脳出血を含む大きな意味での「脳卒中」のことである場合がほとんどです。
今回は皆さんの心配事の一つである、脳卒中について解説します。
脳卒中とは
はじめに、脳卒中は、「脳出血」、「脳梗塞」、「くも膜下出血」の3つの病態から構成されることを覚えておいてください。
発作的に脳の血管が詰まって起こるのが「脳梗塞」、破れて起こるのが「脳出血」と「くも膜下出血」です。いずれも脳の機能がダメージを受けるため、手足にしびれが出たり、言葉が話せなくなったり、状況によっては死に至る場合もあります。
厚生労働省発表の人口動態統計(2021年)によれば、脳卒中は日本人の死因の第4位ですので、身近な疾患であると言えます。
以下に、それぞれの病態ついて概略を説明していきます。
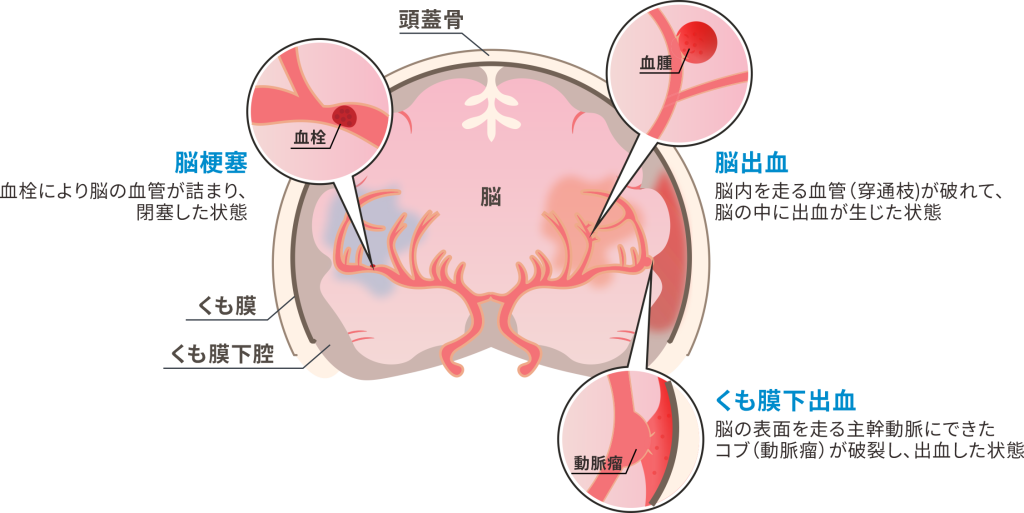
脳出血
脳出血は、脳そのもの(脳実質)の中を走る血管(専門用語で穿通枝と言います)が破れて、脳の中に出血が生じた状態のことを言います。
脳をシワだらけのお豆腐に例えると、脳出血はお豆腐の中を通る血管が破れた状態です。一方、後ほど説明するくも膜下出血は、お豆腐の表面(この空間をくも膜下腔と言います)を通過する血管が破裂すると起こります。これが理解できれば、脳出血とくも膜下出血を区別しやすくなります。お豆腐だけに、脳を柔らかくしてイメージしてみてください。
出血を生じた脳の場所によって、無症状である場合もあれば、手足の動かしづらさ(麻痺)や喋りにくさ(構音障害)、ぼんやりする(意識障害)などの様々な症状を呈します。
脳出血の治療
出血した血液の塊である血腫の影響で、正常な脳が圧迫され命の危険に晒されている場合は、血腫を除去する手術を行うことがあります。
血腫を除去する手術には、頭蓋骨の一部を外して行う「開頭血腫除去術」がありますが、近年は500円玉程度の孔を頭蓋骨に開けて、その孔から内視鏡を挿入して血腫を除去する「内視鏡的血腫除去術」も行われています。
いずれにせよ、脳出血によって正常な脳が損傷するため、大なり小なり後遺症が見られます。後遺症の程度や種類は、出血した度合いや場所によって異なります。
脳出血の予防は、高血圧体質の見直しから
まれに出血の原因が血管奇形や腫瘍であることもありますが、ほとんどが高血圧性です。よって、予防のためには、高血圧やアルコール多飲などの生活習慣病の是正が必要です。
脳出血に家族歴との関連はないと言われているため、血縁者に脳出血の方がいる場合も遺伝することは基本的にはありません。日々の生活習慣の改善、動脈硬化リスク疾患(高血圧症、脂質異常症、糖尿病)に対する内服治療(内科的治療)、節酒や禁煙によって、脳出血発症リスクを下げることができます。

脳梗塞
次に紹介するのは、脳の血管が詰まり、閉塞することで生じる脳梗塞です。
血管の詰まりの原因は、動脈硬化によるものや、不整脈が原因で心臓から血液の塊である血栓が脳の血管に飛んで生じるものがあります。
脳梗塞の治療
脳卒中の中で脳梗塞が特別な存在なのは、発症時間から如何に早く詰まった血管を再開通させるかが、その後の人生を大きく左右するからです。
発症4.5時間以内であれば、血栓を溶かす薬剤の投与ができ、発症6時間以内にカテーテルによる血管内治療で血栓を除去する「機械的血栓回収療法」を開始することが推奨されています。
発症早期に治療を開始することができれば、後遺症なしに社会復帰できる可能性が上がります。
一方で、治療開始が遅くなると、血栓をうまく除去できたところで時既に遅く、大きな脳梗塞を生じてしまうことがあります。
日頃からしゃべりにくい、片方の手足が動かしにくいなどの症状があれば、「明日まで待とう」ではなく、「直ぐに救急車!」と言う発想を持つようにして下さい。
脳梗塞の予防は、動脈硬化リスクの排除から
脳梗塞に関しては、遺伝子異常が関連する場合もありますが、多くは生活習慣や動脈硬化リスク疾患、不整脈によるため、これも日々の生活習慣の改善や動脈硬化リスク疾患に対する内科的治療が優先されます。

くも膜下出血
3つ目のくも膜下出血は、脳と脳の隙間を走る主幹動脈(脳出血で登場した穿通枝が脇道だとすると、主幹動脈は大通りに該当します)にできたコブ(動脈瘤)が破裂することで生じる病態です。
脳の表面のくも膜(クモの巣に似た透明の膜)の下(そう、ここがくも膜下腔!)に主幹動脈が走り、そこからの出血なのでくも膜下出血と呼ばれます。
動脈瘤以外にも、血管奇形や外傷による静脈からの出血が原因でくも膜下出血は生じますが、その大半が動脈瘤の破裂によるものです。
動脈瘤を有する国内の患者さんのうち、それが破裂する率は平均して年0.9%程度ですが、くも膜下出血を発症した患者さんの1/3は病院に到着することなく死亡し、1/3が手術を行えても何らかの後遺症が残存します。
つまり、後遺症なしに社会復帰できるのは、残りの1/3のみとなり、脳神経外科領域でも特にやっかいな疾患とされています。
くも膜下出血の治療
動脈瘤の手術は、開頭してコブの根本をクリップという器具で挟んで治療をする「開頭クリッピング術」、カテーテルによる血管内治療によってコイルと呼ばれるプラチナ製の細い糸状の金属をコブの中に満たす「コイル塞栓術」があります。
血管内治療の場合は、治療技術や治療道具の進歩によってコイル塞栓術以外にも様々な治療法が登場しています。
患者さんごと、動脈瘤ごとに、どの治療方法が最も効果的かを判断し、治療法を提案しています。
家族歴が濃厚なくも膜下出血
脳卒中の中でもくも膜下出血は家族歴が濃厚で、未破裂脳動脈瘤の有病率が3~5%なのに対して、3親等以内にくも膜下出血の家族歴がある場合の有病率は20%近くまで跳ね上がります。 そのためくも膜下出血の家族歴がある方は、一度脳ドックを受けることをお勧めしています。


脳神経外科
助教 辻 正範
Message
脳卒中について極々簡単にまとめました。いずれの疾患についても、動脈硬化リスク疾患の内科的治療、節酒、禁煙などの生活習慣の是正が予防の第一歩になります。脳ドックを受ける前にご自身の健康状態について一度ゆっくり考えてみられたらどうでしょうか。
「健康一言アドバイス」では、医療や健康など皆さんに身近な疾患や気になる話題を取り上げ、その領域の専門家がわかりやすくお伝えしています。