難治性血液がんに対するCAR-T療法
─ 自らの免疫力を生かす新たながん治療 ─
患者さん自身にもともと備わっている免疫力をパワーアップさせることで、がんを治療しようとするCAR-T(カー・ティ)療法。
三重大学病院は、再発や難治性の血液がんに対するCAR-T療法を、現在、県内で唯一実施する医療機関として、専門医を中心とした「CAR-T療法委員会」を設置するとともに、県内の病院とも強力に連携し、必要とされる方に提供できる体制を整えています。
輸血・細胞治療部の大石晃嗣部長に話を聞きました。

輸血・細胞治療部 部長/病院教授
血液内科 大石晃嗣
CAT-T療法は、患者さん自身の免疫力をがん治療に生かす治療法だと聞きます。
私たちの体には、ウイルスやがんから身を守るために、もともと「免疫」という防御システムが備わっています。この免疫には、様々な細胞が関わっていますが、その中心的な役割を果たしているのが、血液中を流れるT細胞(Tリンパ球)です。
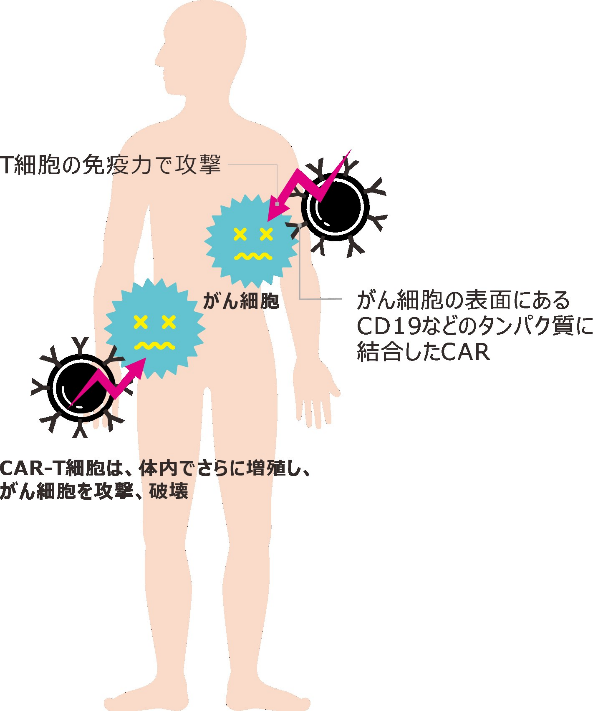
T細胞は、体内を循環して監視し、侵入してきたウイルスやがん細胞を異物とみなして攻撃・排除しています。しかし、がん細胞というのは厄介で、免疫の働きを弱めたり、逃れたりする仕組みを持っています。そのため、免疫の力でがんを治すには、T細胞の力をもっと高めることが必要です。
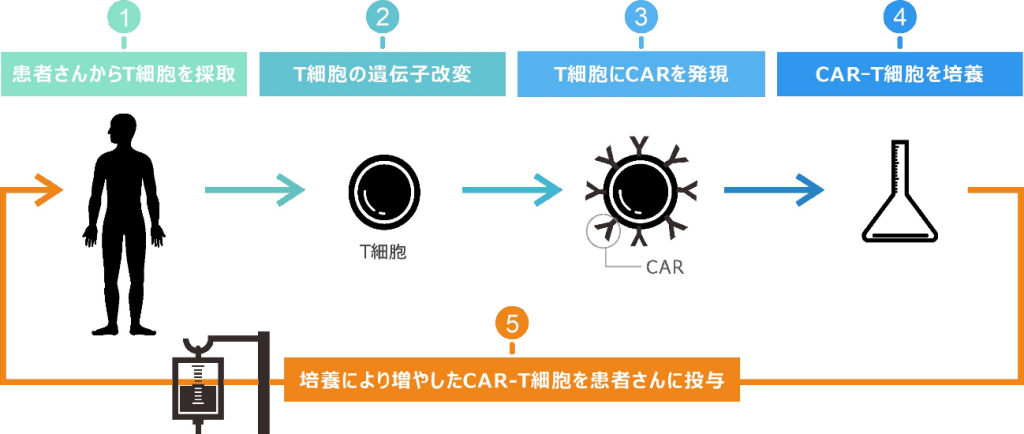
そこで、患者さんから採取したT細胞を遺伝子改変の技術によりパワーアップさせ、再び患者さんに投与し、がんの治療を目指そうとするのがCAR-T療法です。
どのように進められるのでしょうか。
まず、患者さんの血液からT細胞を採取します。次に、体外で、T細胞にCAR(キメラ抗原受容体)と呼ばれる受容体を発現させます。CARには、がん細胞の表面にあるタンパク質(CD19など)を見つけて結合し、T細胞ががん細胞を強力に攻撃するように誘導する働きがあります。このような機能を備え、パワーアップしたT細胞が、治療法の名前にもあるCAR-T細胞です。
続いて、このCAR-T細胞を大量に増やして、患者さんに投与します。体内に戻ったCAR-T細胞はさらに増殖し、がん細胞を攻撃・破壊するという仕組みです。
どのような進行ステージでも治療の対象となりますか。
CAR-T療法は、がんの進行ステージに関係なく実施することが可能です。ただし、CAR-T投与時に、がんの残存が少ないほど副作用(免疫反応)が少なく、治療成績が良い傾向があります。
また、抗がん剤治療などにより、血液中のT細胞の数が著しく減少していて、十分な数のT細胞を採取できない場合には、CAR-T細胞の作製が困難となることもあります。病状や血液中のT細胞数を基に、一人ひとりの患者さんに合わせた治療計画を立てることが重要です。

CAR-T療法は、どこで受けることができるのでしょうか。
CAR-T療法は、特定の大学病院や一部の医療機関で実施されており、三重県では現時点で当院のみです。
他の病院で治療を受けている患者さんでCAR-T療法の適応が考えられる場合には、主治医の先生から当院にご相談いただき、当院のCAR-T療法委員会(後述)で適応と判断されれば、当院で受けることができます。
あるいは、患者さんが当院のセカンドオピニオン外来を利用し、CAR-T療法やその他の治療選択について、専門医から意見を聞くこともできます。その場合も、CAR-T療法を実施するかどうかの最終判断は、CAR-T療法委員会で行っています。
三重大学病院で行っているCAR-T療法は、どのような疾患を対象としていますか。
現在、白血病や悪性リンパ腫などの血液がんに対して日本で承認されているCAR-T療法は複数あり、CARの構造や作製方法、また、対象となる疾患や実施する治療の段階が少しずつ異なります。
2023年7月現在、三重大学病院では、「B細胞性急性リンパ芽球性白血病(B-ALL)」*1、「びまん性大細胞型B細胞リンパ腫」および「濾胞性リンパ腫」*2という血液がん(造血器腫瘍)を標的としたCAR-T療法(キムリア)を実施しています。いずれも三次治療*3として選択されます。
キムリア以外のCAR-Tは、二次治療からでも実施可能ですが、現在、国内で実施している医療機関は限られています。当院でも患者さんの選択肢が増えるよう、他のCAR-Tの導入に向けて積極的に検討を進めています。
キムリアに関する情報は、下記のキムリア公式のウエブサイトでも得ることができます。
https://www.product.gan-kisho.novartis.co.jp/kymriah/car-t
*1)B細胞性急性リンパ芽球性白血病(B-ALL):
白血球の一種であるB細胞の元となる細胞(前駆細胞)ががん化し、骨髄や血液中で増加する。CAR-T療法では、25歳以下の患者さんが対象となる。
*2)びまん性大細胞型B細胞リンパ腫および濾胞性リンパ腫:
B細胞ががん化し、リンパ節や他の組織に腫瘍を形成する疾患。現在、当院では、原則として70歳前後までの患者さんをCAR-T療法の対象としている。
*3)三次治療:
一次治療として行った化学療法の効果が限定的である場合、二次治療として異なる種類の抗がん剤が選択される。その二次治療の効果が十分でなかったり、再発したりした場合に、さらに三次治療として別の治療法が検討、選択される。
治療効果は、どう評価されているのでしょうか。
キムリアに関わる代表的な臨床試験について紹介しますと、再発または難治性のB-ALL(CD19陽性)の小児および若年成人(日本人を含む)を対象にした国際的な臨床試験では、治療後12か月時点で進行や再発のない生存率が50%、全生存率が76%であったと報告されました*4。
びまん性大細胞型B細胞リンパ腫を対象とした試験では、12ヵ月時点での無再発生存率は全体で65%、完全奏効が得られた患者さんは79%と、高い有効率が示されています*5。
再発または難治性の濾胞性リンパ腫を対象とした臨床試験でも、17か月時点で、完全奏効率69%、全奏効率86%、12か月の無増悪生存率67%と、高い有効率が示されました*6。
*4)N Engl J Med 2018; 378 : 439-48
*5)N Engl J Med 2019; 380 : 45-56
*6)Nat Med 2022;28:325-32
副作用として報告されていることはありますか。
CAR-T療法で起こりうる副作用の一つが、サイトカイン放出症候群(CRS)というものです。これは、CAR-T細胞を投与してから3〜7日後に発症する全身性炎症反応で、発熱、低血圧、呼吸困難などが見られます。CRSは、CAR-T細胞ががん細胞を攻撃する際に過剰に反応し、CAR-T細胞や免疫細胞がサイトカインというタンパク質を過剰に放出することが原因です。
また、CRSに続いて、免疫エフェクター細胞関連神経毒性症候群(ICANS)が発症することがあります。CAR-T細胞が中枢神経系に影響を及ぼすことによって、意識障害や失語症などの神経症状が現れるものです。
その他に、一時的な好中球(白血球の一種)や血小板数の低下、免疫グロブリン(抗体)の減少などが起こることもあります。
副作用の軽減や治療は可能なのですか。
CRSもICANSも薬剤による治療が早期に行われるようになり、重篤なケースは少なくなっています。また、好中球数などの低下に対しても、薬剤での対応が可能です。
いずれにしても、副作用(免疫反応)の管理は非常に重要です。当院でも、医師、看護師、薬剤師が協力し、早期発見・早期治療に努め、安全性を高める努力をしています。
三重大学病院では、複数の専門医が多角的な視点から議論し合いながら、一緒に診療や決定を行うという体制を強みとしています。
CAR-T療法は、高い専門性が求められる治療です。三重大学病院では、どのような体制で実施しているのでしょうか。
当院では、専門の医師、看護師、薬剤師、臨床検査技師からなる「CAR-T療法委員会」を設置し、ここで、CAR-T療法の適応があるか、実施可能かなどの判断やCAR-T投与のスケジュール調整を行っています。
多様な専門性や視点を取り入れたチームで進められているのですね。
当院には、国内の悪性リンパ腫の臨床研究を牽引してきた専門医に加え、白血病、造血幹細胞移植に関する専門医が在籍しています。多角的な視点から議論し合いながら、一緒に診療や決定を行うという体制が整備されており、それが三重大学病院の強みとなっています。
小児やAYA世代の患者さんに対しても、小児科と血液内科が一緒に取り組むことで、それぞれの経験を活かし、きめ細かく対応できるよう心掛けています。
また、三重県内の他院との連携も大変良く、患者さんの主治医と緊密に連絡を取り合いながら治療を行っており、このような院内外や診療科の枠を超えた連携が、質の高いきめ細やかなCAR-T療法の実践につながる基盤となっています。

もともと三重大学は、CAR-T療法の研究が盛んに行われてきました。
三重大学には、個別化がん免疫治療学/複合的がん免疫療法センターがあり、血液がん以外のがんに対するCAR-T療法の研究開発と臨床応用に取り組んできました。輸血・細胞治療部も、臨床経験を活かして積極的に協力しています。そういう意味でも、CAR-Tについては、知見が蓄積されています。
三重大学での研究を含め、CAR-T療法の未来に期待することは?
日本においても、CAR-T療法が広く実施されるようになり、これまで抗がん剤で治療が難しかった再発・難治性の一部の血液がんに対する有効性が明らかとなってきました。
しかし、患者さんによっては、約40~60%の再発のリスクがあり、CAR-T療法の対象疾患もまだ限られています。副作用や再発のリスクを減らし、治療効果をより確実にするための研究開発がさらに進むことを期待しています。
また、今後は、より幅広い血液がん、さらには、消化器がんや脳腫瘍などの固形がんに対するCAR-T療法の発展も望まれます。
我々の研究が、これからのCAR-T療法に貢献していければと思っています。
最後に、CAR-T療法に期待を寄せる患者さんにメッセージをお願いします。
CAR-T療法は、2011年に米国で開始され、日本では、2019年に保険適用となりました。一般的な抗がん剤治療に比べると副作用が少なく、高齢の方も比較的安全にこの治療を受けることができるとされています。
また、抗がん剤が届きにくい脳や脊髄などの中枢神経に病変が広がった患者さんに対しても、化学療法などにより病変が消失していればCAR-T療法の適応となります。CAR-T療法には、中枢神経再発の予防効果があることも報告されています。
ただ、現時点では、すべての患者さんが完治するわけではなく、再発のリスクも存在します。しかし、再発したとしても、CAR-T療法により、病気の進行の勢いが低下し、次の治療が奏効する患者さんもいます。
専門医からCAR-T療法のメリットとデメリットをよく聞き、主治医とよく話し合い、他の新しい免疫療法や分子標的薬などの治療選択肢も十分に理解した上で選択してください。

輸血・細胞治療部 部長/病院教授 血液内科
大石晃嗣
趣味は登山です。大学時代に山岳部に所属し、今も登山を続けています。足腰に自信はなくなってきましたが、これからも高みをめざしてチャレンジしていきたいと思っています。
血液内科をめざしたのは、大学時代、本庶佑先生(免疫細胞の働きにブレーキをかける分子を発見し、2018年ノーベル生理学・医学賞を受賞)による免疫学の講義に心を揺さぶられたのがきっかけです。1998年から4年間、骨髄移植のメッカである米国シアトルのフレッドハッチンソンがんセンターに留学し、“血液細胞の元となる造血幹細胞からT細胞を生成する培養法”の開発に取り組みました。「明日の骨髄移植は我々が作る」というフレッドハッチンソンで出会った研究者達の気概に触発され、現在もリンパ球分化の研究を続けています。
そして今日、このように、T細胞を使ったCAR-Tという新しい治療法に出会えたことに特別な縁を感じます。これまでの経験を活かしてCAR-T療法に取り組んでいきたいと思っています。